DIPLOMADO DE AEROMEDICINA Y TRANSPORTE DE CUIDADO CRITICO
V GENERACIÓN
Emergencias Toxicológicas
Tutor: Jaime Chafren Hinojosa
Estudiante: Rebeca Tillería Durango
INTRDUCCION
Los
PTCC trasladaran a pacientes que pueden estar intoxicados con cualquier tipo de
droga o medicamento o a algún tipo de agente químico. El objetivo del PTCC es
poder distinguir los diferentes tipos de signos y síntomas que se dan en las
diferentes intoxicaciones. La toxicología es el estudio de los venenos, como interactúan
estos en el cuerpo y que efectos produce, además también se encuentran los antídotos
a ciertos tóxicos. Siempre hay que recordar que la seguridad del personal siempre
es la prioridad ante pacientes envenenados o con sobredosis ya que no sabemos
con qué tipo de agente se está tratando y para esto está el uso del EPP y
siempre atento a cuando se revierten los síntomas ya que un paciente se puede
volver violento.
DESARROLLO
Toxicidad: La capacidad
intrínseca que posee un agente químico de producir efectos adversos sobre un
órgano.
Xenobióticos: “Sustancias
extrañas”, es decir, extrañas al organismo. Lo contrario son los compuestos
endógenos. Entre los xenobióticos figuran los fármacos, las sustancias químicas
industriales, los venenos presentes en la naturaleza y los contaminantes del
medio ambiente.
Peligro: La posibilidad de que la
toxicidad sea efectiva en un contexto o situación determinados.
Riesgo: La probabilidad de que se
produzca un efecto adverso específico. Suele expresarse como el porcentaje de
casos de una población dada durante un determinado período de tiempo. La
estimación del riesgo puede basarse en casos reales o en una proyección de casos
futuros a partir de extrapolaciones.
Siempre
al acercarse a una escena ante un agente químico, de deberá estar con el
respectivo EPP para poder ingresar a la escena y también tener el entrenamiento
adecuado para evitar que haya más contaminación.
Clasificación
clínica de las intoxicaciones: las intoxicaciones se clasifican de acuerdo con
cuatro parámetros clínicos:
- La cantidad o dosis del tóxico.
- El lapso transcurrido entre la exposición al tóxico y el inicio del tratamiento.
- El grado de alteración del estado general.
- El grado de alteración del estado de conciencia.
De
acuerdo a los para metros mencionados se podrá decir que es una intoxicación aguda,
subaguda o crónica.
Evaluación: dentro de
este punto está incluido el examen físico, buscando signos de quemaduras,
irritaciones, edema, etc. sea en la piel o que afecte el sistema digestivo.
- Buena historia clínica
- Antecedentes patológicos personales
- Medicamentos que toma y asociar con los signos y síntomas
- Ingestión
- Eventos
- Estado inicial y posterior
- Si es que en la escena o en el centro de salud hay uno o varios pacientes que presentan los mismos signos y síntomas.
- Fue una exposición accidental o intencional
- Si hay presencia de peligros ambientales
Valoración del paciente
Para
la valoración adecuada del paciente, se deberá seguir con los ABCs y si hay un antídoto
para el agente que está causando daño, aplicar al paciente.
A, vía
aérea: abrir la vía aérea del paciente, aspirar si es
necesario, asegurar con un dispositivo. Se debe tomar en cuenta que hay sustancias
vaporosas las cuales puede empeorar la vía aérea de manera más rápida. La vía aérea
se puede ver comprometida durante el transporte por eso siempre se deberá
prevenir el empeoramiento del paciente y tener todo el equipo a la mano. Recordar
que el paciente que se le administro carbón activado o se tomó jarabe de ipecacuana
podrá estar vomitando, por eso se le deberá poner en posición que no comprometa
a empeorarse.
B, ventilación: sin
una adecuada ventilación/ oxigenación, la hipoxia, acidosis y muerte celular
pueden ocurrir. El estrés fisiológico, la acidosis, los estados hipermetabólicos
y las sustancias toxicas requieren de una mayor oxigenación, la intoxicación dificulta
esta oxigenación. Hay toxinas directas e indirectas:
- Toxinas directas: afectan el
intercambio de gases, el diámetro de las vías respiratorias, el tejido pulmonar
y la ventilación, estos pueden ser asfixiantes, organofosforados o bloqueadores
neuromusculares.
- Toxinas indirectas: inhiben el
impulso respiratorio del paciente, pueden ser opiáceos, benzodiacepinas o
etanol.
La hipoxia
se puede producir por gases que desplazan el oxígeno en los pulmones, sustancia
que bloquean la oxigenación celular y agentes que causan EPC o EPNC.
C, circulación: siempre
es necesario primero la descontaminación. Cuidar la perfusión del tejido y el
funcionamiento cardiovascular en general. Se podrá encontrar una disminución en
el GC, alteración de la FC como taquicardias o bradicardias o hemorragias.
D, alteración
del estado mental: La valoración del estado de conciencia en el paciente
intoxicado es importante y puede ofrecer orientación hacia el agente tóxico
causal. Debe establecerse si el paciente se encuentra alerta, si responde a la
voz de llamado, al dolor o si se encuentra inconsciente. Siempre se deben
considerar y descartar otras causas orgánicas y en caso de trauma solicitar TAC
cerebral.
E, diagnóstico
clínico: Para realizar este proceso se requiere la elaboración
de una adecuada historia clínica, un examen físico detallado y la solicitud de
exámenes de laboratorio.
F,
antídoto-terapia: De acuerdo al tóxico involucrado en la intoxicación y
según su indicación y disponibilidad se utilizará el respectivo antídoto para
revertir el cuadro toxico.
G,
descontaminación: En caso de tóxicos considerados como materiales
peligrosos “HazMat” (Hazardous Materials) se debe realizar el manejo del lugar donde
se presentó el evento tóxico únicamente con personal calificado y debidamente
protegido, siguiendo los protocolos establecidos para cada caso:
- Descontaminación de Superficiales: piel,
ojos, inhalación.
- Descontaminación Gastrointestinal:
emesis, lavado gástrico, carbón activado, catárticos, irrigación intestinal, remoción
quirúrgica.
H, potenciar la eliminación:
Este proceso hace referencia a la utilización de métodos para favorecer la salida
del tóxico del organismo, dentro de los que se incluyen: forzar diuresis, alcalinización
urinaria, hemodiálisis, hemoperfusión, hemofiltración, administración de dosis
repetidas de carbón activado.
Signos
vitales
Se
debe hacer toma cuidadosa y precisa de los signos vitales, ya que veremos la
gran ayuda que estos datos aportan en la orientación del diagnóstico y por lo
tanto del tratamiento acertado, que va en beneficio del paciente. No olvidar
tomar y registrar la temperatura del paciente. La toma de signos es muy importante
en conjunto con la monitorización del electrocardiograma, capnografía, etc. ya
que nos ayuda a determinar o descartar los tipos de síndromes o sistemas que están
afectados.
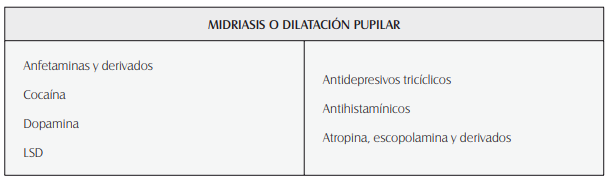
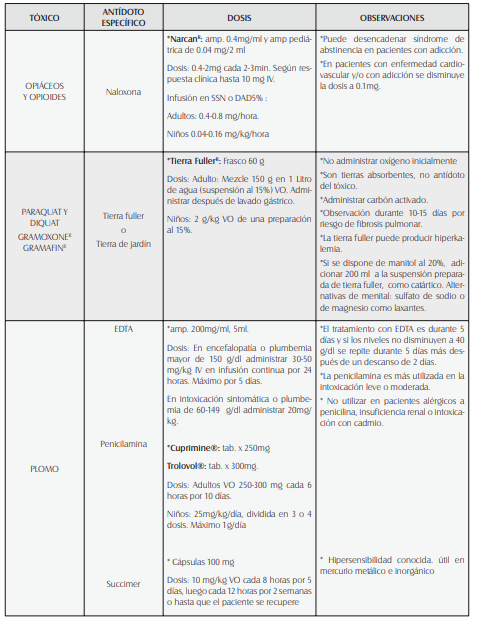
Para algunos tóxicos hay antídotos:
Toxíndrome:
es un conjunto de signos y síntomas de una determinado cuadro por un toxico, químico
o veneno. Son específicos de o sea son un patrón. Algunos ejemplos son:
Síndrome
anticolinérgico: exposición alta a antihistamínicos, atropina, benzodiacepinas
o estamoño (planta).
Síndrome
colinérgico: causado por exposición insecticidas, organofosforados, carbamatos
o algunos agentes químicos nerviosos. Bloquea los receptores muscarínicos, nicotínicos
o ambos por efecto anticolinérgico. En este síndrome se pueden dar dos patrones
de toxicidad, toxicidad por la actividad de los receptores muscarínicos y
toxicidad por la actividad de los receptores nicotínicos.
Síndrome
opioide: uso ilícito, ingestión accidental o reacción adversa. Puede ser por
morfina, heroína, fentanilo, etc. Los típicos signos son: miosis, disminución del
SNC (flacidez) y depresión respiratoria.
Síndrome hipnótico-sedante: sedación,
letargo o coma por la disminución del SNC.
Síndrome simpaticolítico: sobreestimulación
del sistema nervioso adrenérgico.
Hipertermia maligna: secundario a
la administración de succinilcolina o agentes anestésicos inhalados. Puede ser
por causas hipermetabólicas o pacientes genéticamente susceptibles.
Síndrome neuroléptico maligno: reacción
potencialmente mortal a medicamentos antipsicóticos o antiesquisofrénicos.
Síndrome serotoninérgico: respuesta
inusual a los medicamentos que alteran la serotonina, también puede ocurrir en
la interacción de medicamentos o sobredosis.
CONSIDERACIONES
DE TRANSPORTE
El paciente
debe ser descontaminado al menos que exista una amenaza inmediata para la vida.
Considerar
las instalaciones mejor equipadas para mejorar la situación.
Monitorizar:
condición del paciente, señales de descontaminación inadecuada, necesidad de
las diferentes intervenciones al pacientes.
Los
PTCC debe usar el EPP de acuerdo al tipo de tóxico.
El tratamiento
se centra en eliminar las sustancias y en caso de que sea por radiación quitar
la ropa dependiendo de la zona en la que se encuentre sea la caliente, tibia o
la fría.
CONCLUSION
Recordar
que con pacientes contaminados por cualquier agente primero se lo debe
descontaminar para poder transportar, luego del transporte, se tiene que descontaminar
la aeronave y uno mismo, desde descartar la ropa o el EPP que se considere
necesario, hasta lavarse las manos. En pacientes que están intoxicados por algún
agente farmacológico estos podrán estar alterados, agresivos y hasta tener algún
tipo de arma, o también cuando se los está aplicando el antídoto se pueden
volver agresivos por eso se tiene que prevenir amarrando al paciente a la
camilla para evitar cualquier daño al personal.
Bibliografía













No comments:
Post a Comment