DIPLOMADO DE AEROMEDICINA Y TRANSPORTE DE CUIDADO CRITICO
V GENERACIÓN
Emergencias Cardiovasculares
Tutor: Jaime Chafren Hinojosa
Estudiante: Rebeca Tillería Durango



Complicaciones:
Hay una disfunción en el ventrículo izquierdo con una disminución del gasto cardiaco, esto lleva a una disminución de la tensión arterial y disminución en la función renal y esto lleva a la estimulación y liberación de renina con la cual hay una retención de sodio y agua y esto aumente los fluidos.
INTRODUCCION
Es importante saber analizar un
electrocardiograma (EKG) e identificar las diferentes patologías que se pueden
presentar en el EKG. Hay que tomar en cuenta que el EKG no es un diagnostico
sino una herramienta que ayuda a ir quitando los diferentes diagnostico
diferenciales y saber que siempre se trata al paciente no al EKG. Siempre se
valora al paciente con juicio clínico por eso se debe tener varios diagnósticos
diferenciales y saber interpretar el EKG, los diferentes aparatos que el
paciente puede requerir como un marcapasos o cardioversión y las patologías que
se pueden presentar. Sabemos que el corazón es la máquina de nuestro cuerpo ya
que es el que impulsa la sangre llena en oxígeno al cuerpo y también ayuda a
excretar los desechos. Para esto el corazón cuenta con una función mecánica y
otra función eléctrica.
DESARROLLO
Para poder interpretar en EKG primero se
tiene que saber poner los electrodos en el paciente, ya que si estos están mal
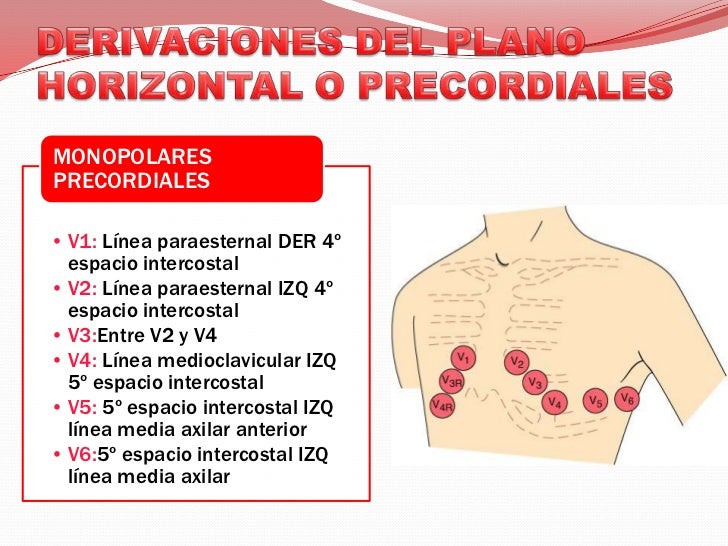
puestos la lectura del corazón puede estar erradas. Se encuentran las derivadas
bipolares y monopolares que son las de las extremidades (DI, DII, DIII, aVR,
aVF y aVL) y las precordiales que son las que van en el pecho del paciente que
son 6 (V1, V2, V3, V4, V5, V6), en conjunto a estas se les llama EKG de 12
derivaciones.

El evento eléctrico del corazón se da
por un marcapasos que es el que activa la contracción cardiaca. Empieza por la activación
del nodo sinusal que es el llamado marcapasos del corazón donde manda un
impulso eléctrico con una frecuencia de 60 a 100 latidos por minuto (lpm), después
el impulso se transmite por el tracto intermodal hasta llegar al nodo auriculoventricular,
en donde este nodo retrasa un poco el impulso (que es donde el ventrículo termina
de llenarse) y después manda con una frecuencia de 40 a 60 lpm al haz de His donde
este se divide en dos ramas hacia cada ventrículo y éstas se llegan a las
fibras de Purkinje.

La herramienta para ver cómo está la
parte eléctrica del corazón y que es muy útil para el diagnóstico del paciente
e ir descartando diagnósticos diferenciales es el electrocardiograma. Para analizar
el electrocardiograma se tiene que seguir algunos pasos en orden para
entenderlo mejor pero antes que nada primero se tiene que saber que representa
cada onda:

Luego en el análisis incluyen los
siguientes pasos:
- Determinar la frecuencia cardiaca.
- Determinar el ritmo
- Medir el ancho del complejo QRS y si este esta después de la onda P.
- Si hay onda P, que este redondeada, presente y atrás del complejo QRS.
- Medir el intervalo P-R, este tiene que ser <0.20seg.
¡Recordar siempre que se trata al
paciente no al monitor!
INFARTO
AGUDO DEL MIOCARDIO (IAM) COMO PARTE DEL SINDROME CORONARIO AGUDO (SCA)
La fisiopatología del IAM es cuando hay
muerte o necrosis del musculo cardiaco, debido a una interrupción de suministro
de sangre rica en oxígeno. Las células cardiacas tienen la capacidad eléctrica y
de conducción. Las causas de un IAM pueden ser oclusión, espasmo, micro embolo, sobre
carga de volumen agudo (aumenta la precarga), hipotensión (en shock comúnmente),
insuficiencia respiratoria aguda, trauma. El lugar de infarto y tamaño dependen
del vaso involucrado. El signo más común del IAM es el dolor torácico de tipo
opresivo. La meta del tratamiento es la identificación rápida y la reperfusion
temprana (que el flujo sanguíneo irrigue todo el corazón). El EKG puede ser de
ayuda para identificar un IAM pero hay que tomar en cuenta que no siempre el
EKG esta anormal. Los hallazgos patológicos del IAM en un EKG son:
- Elevación del segmento ST en dos o más derivaciones contiguas.
- Determinar el punto J.
- Identificar el posible lugar del infarto:
- DII, DIII, aVF: Lado inferior (arteria coronaria derecha).
- V1, V2: Septal (arteria coronaria izquierda descendente).
- V3, V4: Anterior (arteria coronaria izquierda descendente).
- DI, aVL: Lateral alta (circunfleja).
- V5, V6: Lateral baja (circunfleja).
Los diagnósticos diferenciales en el EKG
del IAM pueden ser:
- Bloqueo de rama izquierda
- Hipertrofia ventricular izquierda
- Pericarditis
Siempre hay que tener en cuenta el EKG
en un IAM del ventrículo derecho ya que puede no presentarse en el EKG.
Complicaciones:
- Asistolia
- AESP
- FV
- TV
Estas complicaciones son las principales
causas de muerte en los pacientes, por eso hay que estarlos monitorizando (hacer
EKG) cada 10-15min.
INSUFICIENCIA
CARDIACA (IC)
Resulta de anomalías en la estrechura o función
que impide que el ventrículo eyecte sangre adecuadamente., lo mas común es el
IAM y es un círculo vicioso:
Hay una disfunción en el ventrículo izquierdo con una disminución del gasto cardiaco, esto lleva a una disminución de la tensión arterial y disminución en la función renal y esto lleva a la estimulación y liberación de renina con la cual hay una retención de sodio y agua y esto aumente los fluidos.
Tipos
de insuficiencia cardiaca:
- Insuficiencia cardiaca de bajo gasto:
IC sistólica
IC diastólica.
- Insuficiencia cardiaca de alto gasto:
Shunting periférico, resistencia vascular
periférica baja.
Puede ser por hipertiroidismo, beri
beri, anemia.
A menudo el gasto cardiaco esta normal.
- Insuficiencia cardiaca del ventrículo derecho:
Hipertensión pulmonar.
Infarto del ventrículo derecho.
CONCLUSION
En las emergencias cardiovasculares,
siempre es bueno hacer un EKG para ir eliminando ciertos diagnósticos
diferenciales. Recordar que siempre se trata al paciente no al monitor y que el
paciente puede tener arritmias debido a la condición principal o a la historia clínica.
Siempre valorar y tomar en cuenta a ciertos pacientes como a pacientes mujeres,
pacientes diabéticos y pacientes de tercera edad ya que algunos signos y síntomas
son diferentes y no hay que ignorarlos. Siempre hay que estar en constante práctica
de la lectura del electrocardiograma y cómo usar ciertas herramientas en la
ambulancia o en los hospitales para poder ayudar al paciente.

No comments:
Post a Comment